En 1987, le Dr David Redwine réagissait à une étude proposant de parler de « Mülleriose plutôt qu[e d’] endométriose ». Le ton était donné, pour adapter les vieilles théories aux constats pratiques et aux recherches.
Dans la longue série de traductions complètes parues sur Pharmacritique depuis 2011, voici la version française du texte de 1988 du Dr David Redwine qui a fait date dans l’histoire: « Mülleriose: la seule théorie cohérente de l’origine de l’endométriose ».
La mülleriose comme cause de l’endométriose par anomalies dans l’organogenèse du fœtus, les conséquences de ce changement complet de paradigme et les découvertes (par autopsie de fœtus féminins) seront complétés par plusieurs autres spécialistes, dont le Dr Ronald Elmer Batt, à partir de sa découverte en 1985 d’une forme particulière d’endométriose dans des poches péritonéales. Et surtout par les recherches du Pr Pietro Signorile. Celui-ci a pratiqué lui aussi des autopsies, sur une série de 101 foetus féminins, et confirmé entre 2009 et 2012 les découvertes et conceptions du Dr David Redwine.
Pietro Signorile a mené d’autres études permettant de confirmer la pathogènese de l’endométriose par défauts dans l’organogenèse du fœtus, à partir des canaux de Müller. Les anomalies congénitales puis la métaplasie coelomique décrite par le Dr David Redwine permettent d’expliquer aussi les cas d’endométriose chez les femmes nées sans utérus et chez les hommes, de même que les localisations en dehors du pelvis, allant littéralement jusqu’au bout des doigts.
Des études ont prouvé les différences entre l’endomètre et les lésions de la mal nommée « endométriose », l’inexistence d’un déficit immunitaire systémique et l’absence de preuves d’efficacité des « traitements » médicamenteux et chirurgicaux basés sur l’évangile de dogmes habituels.
Reflux versus mülleriose : médicamentation et ablation versus éradication par chirurgie d’exérèse radicale conservant les organes
La cause par reflux menstruel est le dogme qui fonde tout l’évangile : l’endométrioses serait une maladie exclusivement féminine, une « maladie des règles » (Martin Winckler 2005), faite de cellules d’endomètre greffé hors de l’utérus grâce au reflux menstruel et grâce à une faiblesse immunitaire permettant une fixation aux surfaces pelviennes, une adhésion, implantation et prolifération qui n’ont jamais été prouvées malgré d’innombrables essais… Une maladie qui serait incurable, chronique du fait du retour chaque mois avec les règles, donc une maladie non pas à éradiquer mais à « gérer » par médicaments en continu espérant une « rémission ».
En 2011, après des années d’alertes et d’information apportée de l’étranger en utilisant des fragments traduits, j’ai traduit en intégralité deux textes du Dr David Redwine, dont son incontournable « Redéfinir l’endométriose à l’âge moderne ». Le discours établi commençait à être remis en cause. Depuis 2007, j’affrontais l’élite de la gynécologie française quant aux dimensions fondamentales de l’endométriose et de son seul traitement efficace mais aussi contre le sexisme et la misogynie en médecine. Avec quelques victoires. Toujours en 2011, la confrontation avec le très influent Dr Jean Belaisch porté par EndoFrance a abouti à un échange public par écrit: Belaisch versus Redwine (développé par moi).
L’influence de Belaisch une fois contrée, EndoFrance a propulsé le Pr Horace Roman et a proposé la labelisation du CHU de Rouen en tant que centre expert en endométriose, sur la base de travaux d’étudiants financés par des industriels qui sponsorisent le réseau G4 et ses pratiques très éloignées des écrits du Dr David Redwine et de mes autres références: médicamentation de très longue durée, exérèse partielle faite sous agoniste GnRH plus ablation des « kystes » d’endométriose ovarienne, etc. J’explique et prouve tout dans mon livre en libre accès. Informations que le Pr Horace Roman cherche à contrer par beaucoup de moyens. Il m’a écrit en novembre 2016 pour me dissuader de creuser plus. Etc.
Mes interventions pour faire connaître les travaux du Dr David Redwine générant des questionnements dont les gynécologues, chirurgiens et psychosomaticiens français ne voulaient pas, il leur fallait reprendre les choses en main d’experts, mais en passant par la validation associative, plus à même de légitimer ce type de rappel à l’ordre…
Début 2012, Pr Horace Roman a écrit un texte donné pour publication à l’association EndoFrance pour tenter de contrer point par point les thèses du texte de David Redwine, « Redéfinir l’endométriose à l’âge moderne » et quelques autres. Texte on ne peut plus clair: « Le traitement médical de l’endométriose n’est pas une simple option mais une obligation! »
La façon de concevoir la cause de l’endométriose détermine toute la prise en charge.
Prouver que ce dogme de la menstruation rétrograde est faux fait s’écrouler toute l’industrie de l’endométriose, comme je l’explique depuis une quinzaine d’années en rendant les informations scientifiques accessibles et en popularisant des références telles que le Dr David Redwine, le Pr Marc Possover, les Drs Harry Reich, Dan Martin et d’autres.
Les activités et écrits du Dr David Redwine sont présentés en détail dans les introductions de plusieurs traductions. Son site Endopaedia les donne en libre accès.
Tous les textes parus sur Pharmacritique sous la catégorie « endométriose » sont accessibles depuis cette page, sachant que l’endométriose est souvent évoquée dans d’autres articles et sur d’autres supports de mes activités de passeur d’informations depuis 2002. [Elena Pasca]
**
Les articles cités :
- Batt RE, Smith RA. Embryologic theory of histogenesis of endometriosis in peritoneal pockets. Obstet Gynecol Clin North Am. 1989;16(1):15-28.
- Redwine DB. Mülleriosis instead of endometriosis. Am J Obstet Gynecol. 1987;156(3):761.
- Redwine DB. Mulleriosis: the single best fit model of origin of endometriosis. J Reprod Med 1988;33:915-920.
- Roman H, Sanguin S, Puscasiu L. Traitement médical de l’endométriose: pas une simple option, mais une obligation ! [Medical treatment of endometriosis: an obligation rather than a mere option!]. Gynecol Obstet Fertil. 2012;40(5):320-325.
- Signorile PG, et al. Ectopic endometrium in human foetuses is a common event and sustains the theory of müllerianosis in the pathogenesis of endometriosis, a disease that predisposes to cancer. J Exp Clin Cancer Res. 2009
- Signorile PG, Baldi F, Bussani R, et al. Embryologic origin of endometriosis: analysis of 101 human female fetuses. J Cell Physiol. 2012;227(4):1653-1656.
**
Voici la traduction française du texte du Dr David Redwine. L’original en anglais est sur cette page du site Endopaedia: Redwine DB. Mulleriosis: the single best fit model of origin of endometriosis. J Reprod Med 1988;33:915-920.
**
MÜLLERIOSE : LA SEULE THÉORIE COHÉRENTE DE L’ORIGINE DE L’ENDOMÉTRIOSE
Par le Dr David REDWINE
« L’histogenèse de l’endométriose reste controversée. On dit qu’aucune théorie ne pourrait expliquer tous les cas. En raison des nouvelles connaissances fondamentales, nous devons continuellement réexaminer les idées reçues sur cette maladie. Les études modernes et la réinterprétation des preuves historiques mènent inévitablement à un modèle unique de l’origine de l’endométriose, qui constitue une extension de la théorie des restes embryonnaires. Le terme « endométriose » étant trop limitatif, nous proposons le terme « mülleriose ». Ce modèle explicatif de l’origine de la maladie suggère ses propres éléments de preuve.
INTRODUCTION
Les discussions sur l’origine de l’endométriose vont bien au-delà du simple intérêt académique, puisque connaître son origine permettrait de mettre au point un traitement rationnel de la maladie. Et pourtant, les débats dans la littérature ont très peu changé au cours des 60 dernières années, les partisans de diverses théories sur l’origine présentant et reprenant des preuves circonstancielles pour étayer leurs préjugés.
Les techniques d’étude modernes, utilisant la laparoscopie par contact rapproché [2, 2], ainsi que la cartographie pelvienne [3], les biopsies péritonéales robustes [1, 2, 3] et les associations cliniques astucieuses [4] ont permis d’obtenir de nouvelles informations fondamentales et cliniques sur la maladie, dont les anciens théoriciens ne disposaient pas.
Il est désormais évident que de nombreuses manifestations visuelles caractérisées par la couleur [2, 3] et la taille [5] des lésions sont si subtiles qu’elles ont été sans doute négligées par les chercheurs passés et actuels. Cela est probablement dû au fait que la plupart des articles plus anciens parlent de lésions « noires » ou « en poudre brûlée » (black powder burn) ou évoquent d’autres aspects sombres de la maladie qui résultent d’une hémorragie adjacente aux glandes endométriosiques et au stroma. Nous savons maintenant que la lésion noire ne constitue qu’un tiers du spectre visuel de la maladie [2] et que des lésions de taille aussi petite que 100 µm ont été détectées. Si l’on prend en considération tout le spectre des manifestations, il apparaît que la douleur est le symptôme le plus fréquent et que l’infertilité est un problème présent chez moins d’un tiers des patientes.
En raison des observations ci-dessus, il est probable que les idées reçues concernant l’origine de l’endométriose sont dues à un biais de sélection important qui fausse les conceptions à deux niveaux : la persistance d’un profil clinique inexact lors de la sélection des patientes et l’incapacité à identifier la maladie pendant l’intervention chirurgicale.
L’endométriose est en fait une maladie qui touche les femmes fertiles de tous âges, souffrant de douleurs pelviennes principalement non menstruelles, causées par des lésions qui ne sont pour la plupart pas noires, qui ne se propagent pas progressivement dans le pelvis avec l’âge et dont on rate facilement la détection. L’infertilité et la dysménorrhée sont des symptômes moins courants et ne sont souvent pas dus à l’endométriose. Des dérèglements anatomiques et physiologiques accompagnent fréquemment l’endométriose, mais ils ne sont pas nécessairement le résultat de celle-ci.
Tant que l’origine reste inconnue, toute personne s’occupant de patientes atteintes d’endométriose est obligée de s’en tenir à son propre modèle d’origine de la maladie afin de pouvoir choisir un traitement. Il existe de nombreux traitements car il existe de nombreuses théories sur l’origine. Il serait immensément satisfaisant qu’une seule théorie puisse expliquer tout ce que nous savons sur la maladie.
La mülleriose est mon modèle actuel expliquant l’origine de l’endométriose de la façon la plus cohérente. Elle fait référence à un défaut de développement dans la différenciation ou la migration de tout composant cellulaire du système des canaux mülleriens, qu’il s’agisse de l’endomètre, du myomètre, des trompes ou du col de l’utérus, ou de l’anlage épithélial coelomique du futur péritoine adulte, celui dont proviennent à la fois les canaux mülleriens et le péritoine. La concept de mülleriose est une vision élargie de la théorie des restes embryonnaires avancée par Russell [6] et d’autres. Cette conception diffère de la müllerianose de Sampson, terme qui se réfère uniquement aux éléments de l’endomètre ectopique et qu’il a pris en considération comme possible nom de la maladie, avant de l’écarter [7].
La nature non proliférative de l’endométriose [1] et son faible taux de récidive après une chirurgie conservant les organes [8, 9, 10, 11, 12] sont une conséquence naturelle des spécificités de cette anomalie congénitale de développement. Étant donné que les voies de différenciation et de migration mülleriennes sont caudales le long de l’épithélium coelomique dorsal [13, 14], il n’est pas surprenant que les localisations pelviennes les plus courantes soient sur la voie du pelvis postérieur, en particulier dans le cul-de-sac de Douglas et sur les ligaments utérosacrés [15]. Une fois que l’on propose ce modèle – le défaut dans la différenciation ou dans la migration -, l’on peut expliquer pourquoi la maladie peut apparaître n’importe où dans le corps de la femme [15, 16, 17, 18, 19, 20]. Ainsi, l’apparition de la maladie dans le bras ou le thorax peut s’expliquer par le fait que les crêtes génitales d’où partent les canaux mülleriens sont situées assez haut, près du thorax et des bourgeons du bras de l’embryon [21, 22].
L’endométriose de la vessie mâle [23] et celle de la prostate [24] s’expliquent par une dédifférenciation incomplète des canaux mülleriens au cours de la vie embryonnaire. Chez les femmes souffrant d’endométriose, l’on peut retrouver en même temps d’autres défauts structurels mülleriens, tels que l’atrésie cervicale [25], le syndrome du diéthylstilbestrol [DES / Distilbène] [26, 27] et le syndrome de Rokitansky-Kuster-Hauser [28]. Cette présence concomitante renvoie probablement vers un lien ontologique les reliant tous : tout ce qui, au cours de la vie embryonnaire, a entraîné un défaut structurel mésenchymateux a également induit une différenciation ou une migration aberrante des cellules endométriales. Le dicton selon lequel « l’endométriose ne se développe pas en l’absence d’endomètre » n’est pas absolu [28, 29] et n’exclut pas une relation ontologique entre l’endomètre et l’endométriose [NdT : parce qu’ils ont un précurseur commun].
L’association positive avec les poches péritonéales [4, 19, 20, 30] renvoie probablement à un autre lien ontologique, résultant de l’existence simultanée d’un défaut dans la formation du péritoine pelvien et d’une différenciation ou une migration aberrante des cellules qui composent le futur tissu endométrial.
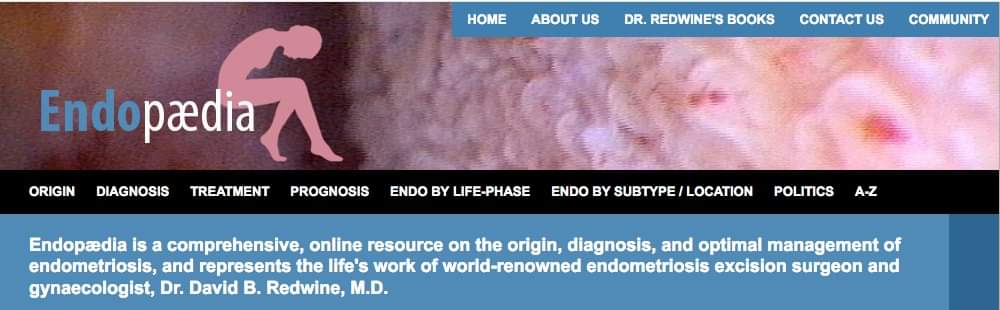
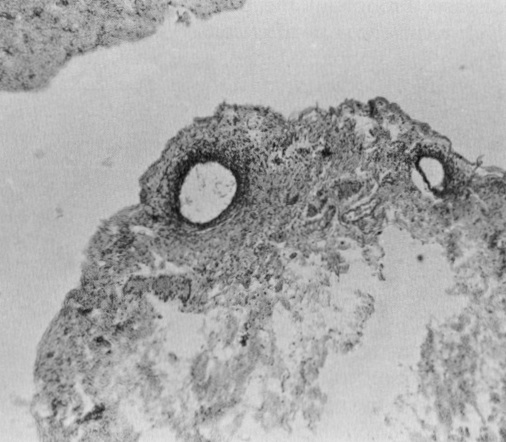
La présence d’autres tissus mülleriens ectopiques, tels que les tissus cervicaux, myométriaux et tubaires (Figure 1) [31], signifie simplement que tout composant cellulaire müllerien risque de se différencier ou de migrer de façon aberrante. Parmi eux, le futur tissu endométrial est de loin le plus courant et le plus symptomatique.
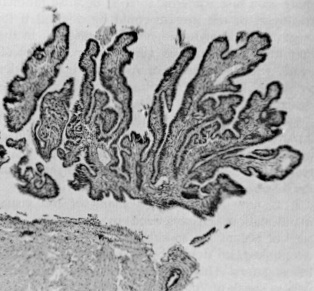
Les différents degrés de différenciation histologique qui se produisent au niveau intralésionnel et interlésionnel (figures 2 et 3) peuvent résulter d’une maturation incomplète au cours de l’embryogenèse ou alors des niveaux variables et faibles de récepteurs aux œstrogènes et à la progestérone présents dans les lésions [32, 33, 34] ; cette variabilité et cette faiblesse peuvent elles-mêmes être le résultat d’une maturation incomplète. Lorsqu’un diagnostic pathologique de « reste glandulaire mésothélial » est posé, il renvoie soit à une glande endométriale qui a été sectionnée sans le stroma, soit à une forme fruste d’endométriose.
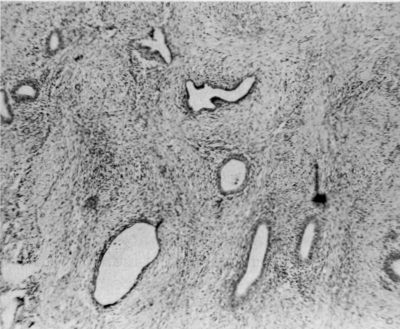
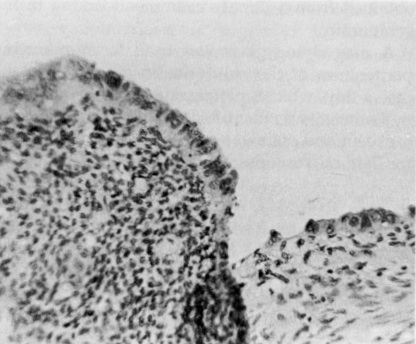
Selon plusieurs études, une majorité de patientes souffrant d’endométriose sont pares, ce qui affaiblit l’association couramment faite entre endométriose et infertilité [1, 4, 35, 36, 37, 38, 39, 40] ; il n’existe aucune preuve d’un effet bénéfique de la grossesse sur l’endométriose [41, 42, 43]. Étant donné que l’endométriose n’est pas toujours la cause univoque de l’infertilité, une autre explication de l’infertilité, à partir de la vie embryonnaire, pourrait résider dans de subtils défauts structurels des trompes de Fallope qui entraînent un dysfonctionnement tubaire ou dans de problèmes de niveau moléculaire survenant n’importe où dans le pelvis. Les problèmes ovulatoires [44, 45, 46, 47] qui ont été identifiés chez les patientes atteintes d’endométriose sont-ils secondaires à la maladie, ou pourraient-ils être la manifestation d’un défaut primaire de l’embryogenèse ? Les mêmes questions s’appliquent aux altérations du système immunitaire récemment décrites chez ces patientes [48, 49]. Les défauts tubaires structurels visibles, tels que les fimbriae et les hydatides accessoires, semblent plus fréquents chez les patientes atteintes d’endométriose et peuvent même être dans une relation ipsilatérale positive avec la maladie dans le pelvis.
Les faits et les spéculations décrits ci-dessus affaiblissent plusieurs volets de la théorie de Sampson. L’idée que de rares obstructions à l’écoulement menstruel, telles que la sténose cervicale, prédisposeraient à l’endométriose en augmentant le reflux menstruel, n’est pas prouvée et est moins plausible que la possibilité que l’élément obstructif rare et l’endométriose partagent tous deux une étiologie développementale commune. On ne peut plus dire que les ovaires seraient la localisation la plus fréquente de la maladie en raison de leur proximité immédiate avec la source des règles refluées [les extrémités des trompes]. L’on a rendu les effets de la gravité responsables de l’apparition de formes d’endométriose pelvienne profonde, mais cela n’est désormais plus la seule explication plausible de la localisation de la maladie à cet endroit.
Les deux conceptions jumelles – sur la nature progressive de la maladie dans le pelvis et sur le taux de récidive inévitablement élevé après une chirurgie conservant les organes – sont fausses. Penser que la grossesse offrirait une protection contre la maladie est inexact, et personne n’a jamais prouvé que la grossesse avait un effet toxique sur l’endométriose. L’on a postulé que les lésions d’endométriose ont leurs règles [en saignant elles aussi tous les mois], et que ces règles se déposent dans la cavité péritonéale, faute de pouvoir s’écouler à l’extérieur. Mais cette idée n’a jamais été démontrée au microscope, et il est difficile de croire qu’une telle démonstration puisse être faite un jour, puisque personne n’a jamais pu, dans les lésions d’endométriose, identifier des couches fonctionnelles semblables à celles existant dans l’endomètre. En outre, en raison de la faible et variable population de récepteurs hormonaux dans les lésions d’endométriose, celles-ci ne réagissent pas comme l’endomètre natif.
En plus des arguments susmentionnés, en opposition à la théorie de Sampson, il y a un fait en particulier qui constitue le contre-argument le plus puissant : personne n’a jamais démontré de façon convaincante, à l’imagerie microscopique, l’existence d’un attachement précoce au péritoine et des débuts d’une implantation des [cellules endométriales refluées; adhérence et implantation qui sont les phases nécessaires à la survenue] de l’endométriose [depuis les cellules viables d’endomètre reflué]. Des millions de patients ont été diagnostiqués comme atteints de la maladie et des millions de biopsies ont été réalisées. Alors si ces phénomènes avaient lieu, quelqu’un serait certainement tombé sur la « lame d’or » [de l’évaluation microscopique] et aurait apporté la démonstration de cette modalité causale que l’on suppose être la plus courante et la plus importante dans la survenue de l’endométriose. En fait, l’étude microscopique des papules claires, qui sont parmi les premières manifestations signalées de la maladie [2], n’a pas apporté de preuve convaincante en faveur d’une fixation récente de ces cellules (figure 4). Des études récentes [50, 51] qui ont trouvé du liquide péritonéal sanglant lors des règles, n’apportent des preuves ni de la présence de menstruation rétrograde ni de l’implantation d’un endomètre viable, et les patientes atteintes d’endométriose ne présentent pas de régurgitation tubaire préférentielle d’endomètre [52, 53]. Comme la théorie de Sampson a été avancée uniquement sur la base de preuves circonstancielles, cette absence de preuve doit être considérée comme une preuve circonstancielle solide à son encontre.
Si l’on considère que l’endométriose est une anomalie du développement embryonnaire ayant un lien ontologique avec nombre d’autres défauts de développement anatomique et physiologique, il en résulte que des preuves en faveur de cette conception pourraient être trouvées en examinant le péritoine pelvien féminin tel qu’il est avant la puberté.
COMPTE-RENDU D’UNE ÉTUDE
Matériel et méthodes
Puisqu’une étude de cartographie pelvienne chez les femmes a montré que le cul-de-sac de Douglas était la localisation d’endométriose la plus fréquente chez les femmes [1], j’ai décidé d’examiner les biopsies péritonéales du cul-de-sac des nourrissons de sexe féminin morts du syndrome de mort subite du nourrisson (SMSN). Le bureau du médecin légiste de l’Etat d’Oregon est chargé d’enquêter sur les décès suspects et pratique régulièrement des autopsies sur les victimes du SMSN. Les échantillons obtenus comprennent le col de l’utérus postérieur, le cul-de-sac de Douglas et une partie du rectum reliée par les ligaments utérosacrés. Huit spécimens ont été obtenus du médecin légiste, et un autre spécimen a été obtenu d’un médecin légiste adjoint travaillant sur le terrain.
Une loupe a été utilisée pour examiner le péritoine du cul-de-sac de Douglas dans tous les cas. Dans un cas, une minuscule plaque blanchâtre, d’environ 200 µm de diamètre, a été identifiée. Elle a été excisée, fixée dans du formol et colorée à l’hématoxyline et à l’éosine pour la microscopie optique.
Résultats
Les observations microscopiques concernant la plaque provenant du cul-de-sac de Douglas d’un nourrisson de 2 mois ont montré une structure glandulaire aplatie avec un épithélium bien défini entouré d’un stroma douteux (figure 5).
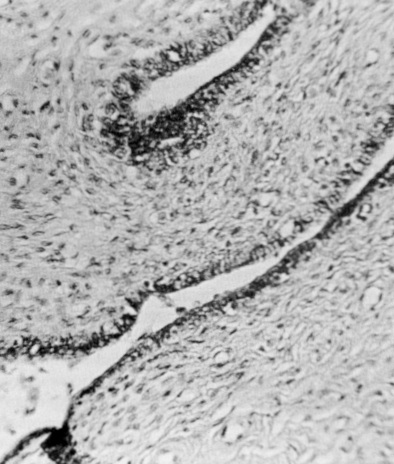
Discussion
L’étude et la réinterprétation modernes de la littérature sur l’endométriose ont conduit à un modèle explicatif de la cause de la maladie qui prédisait qu’elle serait présente à la naissance et se trouverait très probablement dans le cul-de-sac de Douglas. Les preuves susmentionnées confirment cette conception. Les chercheurs précédents n’ont pas trouvé de preuves de ce type chez le fœtus [21, 22, 54], mais l’on ne sait pas s’ils ont examiné régulièrement le cul-de-sac de Douglas ni s’ils l’ont regardé de près. D’autant que personne ne sait à quoi l’endométriose est censée ressembler dans les tissus d’un nourrisson examinés au microscope. Bien que les fœtus soient exposés aux œstrogènes maternels, à travers le placenta, cette exposition peut ne pas être suffisante pour que les cellules stromales se développent jusqu’à atteindre des caractéristiques identifiables. En outre, il n’existe aucune information sur les populations de récepteurs hormonaux dans ce domaine chez les nourrissons. Par conséquent, l’on ne peut pas dire avec certitude si les tissus trouvés dans cette étude représentent une endométriose ou pas. Cependant, cette idée est provocatrice et rend nécessaire une étude plus approfondie du péritoine pelvien postérieur des filles préménarques, que ce soit lors des autopsies ou lors des laparotomies en cas d’indications chirurgicales. Tant que cela ne sera pas fait, la controverse sur la cause de l’endométriose se poursuivra.
Même si la découverte chez des nourrissons d’éléments glandulaires suggérant une endométriose étaye la conception causale des restes embryonnaires, l’on pourrait toujours invoquer la métaplasie pour expliquer l’origine de l’endométriose, mais seulement si des exigences spécifiques sont respectées : car, pour qu’une métaplasie s’y produise, il doit y avoir une sélection, d’une façon ou d’une autre, de certaines zones prédéterminées du pelvis, et l’étendue relative de ces zones doit être similaire dans toutes les tranches d’âge. Même chose pour la fréquence, qui doit être constante.
Des preuves d’une possible métaplasie chez une patiente ont été apportées [29] pour illustrer ce que l’on présume être une différenciation continue. Mais cela pourrait tout aussi bien représenter un arrêt de la différenciation embryonnaire, et les invaginations de la surface ovarienne qui ont été illustrées pourraient représenter simplement l’une des nombreuses morphologies de l’endométriose plutôt qu’une étape d’un processus métaplasique.
Un élément de preuve à été apporté par une étude décrivant l’induction d’éléments glandulaires à travers le matériau filtrant lors de l’utilisation d’une chambre de filtration Millipore remplie d’endomètre haché et implanté de façon autologue chez des lapines [55]. Cette découverte ne peut pas être acceptée comme preuve de métaplasie péritonéale de cellules qui se seraient transformées en endométriose, car on ne sait pas précisément où les chambres ont été implantées (soit dans le cul-de-sac de Douglas, sur le ligament large ou sur la paroi abdominale antérieure), et l’on ne sait pas non plus si les éléments glandulaires évoqués étaient réellement de l’endométriose.
Le concept de mülleriose ne cherche pas à expliquer l’implantation chirurgicale de l’endométriose [56, 57, 58]. De tels cas ne sont pas des preuves en faveur de l’implantation qui se ferait sur le péritoine ou ailleurs que sur le site chirurgical, parce qu’une cicatrice chirurgicale fraîche diffère fondamentalement du péritoine.
Des preuves d’une implantation précoce n’ont pas été présentées dans la littérature. Pour être convaincantes, ces preuves doivent démontrer de façon évidente, au microscope, l’adhérence des fragments endométriaux à la surface péritonéale, sans pénétration. La nature du processus d’adhésion, que celle-ci soit fibreuse ou non, pourrait être élucidée par la microscopie électronique. Au-delà de l’adhésion, les preuves d’une pénétration précoce doivent être apportées et la démonstration reste à faire. Sans de telles preuves solides, la théorie de l’implantation restera un moulin à vent gynécologique, un cadre de joutes continues pour les générations successives de théoriciens.
DE NOUVELLES PREUVES À L’APPUI D’UNE ORIGINE EMBRYOLOGIQUE DE L’ENDOMÉTRIOSE
Ce document a été publié pour la première fois en novembre 1988. Aujourd’hui, près d’un quart de siècle plus tard, il est pertinent de se demander si les recherches ultérieures ont apporté de nouvelles preuves à l’appui de la théorie de la mülleriose en tant que théorie causale la plus appropriée de l’endométriose.
L’une des suggestions de cet article était la nécessité d’un examen plus approfondi du péritoine pelvien postérieur chez les filles préménarques, que ce soit au cours d’une chirurgie abdominale ou lors d’autopsies. Bien qu’aucune étude de ce type n’ait été menée jusqu’à présent, Ebert et ses collègues [59] décrivent un cas, confirmé histologiquement, d’endométriose de la partie droite du cul-de-sac et du ligament utérosacré droit chez une fillette prépubère de 9 ans qui présentait une douleur pelvienne cyclique inexpliquée. En outre, les résultats de la première série de biopsies pratiquées sur 9 nourrissons féminins autopsiés ont été confirmés depuis par la réalisation d’autopsies dans une série de 101 fœtus féminins humains, série dans laquelle 9 cas d’endométriose ont été confirmés [60]. Tout comme dans la série initiale, la localisation et la configuration (patterning) de l’endométriose ainsi que le taux d’occurrence chez les fœtus et les nourrissons sont un reflet étroit de ces mêmes phénomènes tels qu’on les retrouve chez les adolescentes et les femmes adultes. »
Références
- Redwine DB: The distribution of endometriosis in the pelvis by age groups and fertility. Fertil Steril 47:173, 1987.
- Redwine DB: Age-related evolution in color appearance of endometriosis. Fertil Steril 48:1062, 1987.
- Jansen RP, Russell P: Nonpigmented endometriosis: Clinical, laparoscopic, and pathologic definition. Am J Obstet Gynecol 155:1154, 1986.
- Chatman DL: Pelvic peritoneal defects and endometriosis: Allen-Masters syndrome revisited. Fertil Steril 36:751, 1981.
- Vasquez G, Cornillie F, Brosens IA: Peritoneal endometriosis: Scanning electron microscopy and histology of minimal pelvic endometriosis lesions. Fertil Steril 42:696, 1984.
- Russell WW: Aberrant portions of the MŸllerian duct in the ovary. Bull Johns Hopkins Hosp 10:8, 1899.
- Sampson JA: Heterotopic or misplaced endometrial tissue. Am J Obstet Gynecol 10:649, 1925.
- Andrews WC, Larsen GD: Endometriosis: Treatment with hormonal pseudopregnancy and/or operation. Am J Obstet Gynecol 118:643, 1974.
- Schenken RS, Malinak LR: Reoperation after initial treatment of endometriosis with conservative surgery. Am J Obstet Gynecol 131:416, 1978.
- Puolakka J, Kauppila A, Ronnberg L: Results in the operative treatment of pelvic endometriosis. Acta Obstet Gynecol Scand 59:429, 1980.
- Green RH Jr: Conservative surgical treatment of endometriosis. Clin Obstet Gynecol 9:293, 1966.
- Wheeler JM, Malinak LR: Recurrent endometriosis. Contrib Gynecol Obstet 16:13, 1987.
- Moore KL: The Developing Human: Clinically Oriented Enbryology. Philadelphia, WB Saunders, 1973, pp 66-89.
- Weingold AB: Embryology and congenital anomaly. In Principles and Practice of Clinical Gynecology. Edited by NG Kase, AB Weingold. New York, John Wiley & Sons, 1983, pp 71-86.
- Finkel L, Marchevsky A, Cohen B: Endometrial cyst of the liver. Am J Gastroenterol 81:576, 1986.
- Assor D: Endometriosis of the lung: Report of a case. Am J Clin Pathol 57:311, 1972.
- Norenberg DD, Gunderson JH, Janis JF, et al: Early pregnancy on the diaphragm with endometriosis. Obstet Gynecol 49:620, 1977.
- Thibodeau LL, Prioleau GR, Manuelidis EE, et al: Cerebral endometriosis. J Neurosurg 66:609, 1987.
- Grueso ES, Roos R: Sciatic endometriosis: A treatable sensorimotor neuropathy. Neurology 36:1360, 1986.
- Head HB, Welch JS, Mussey E, et al: Cyclic sciatica. JAMA 180:123, 1962.
- Gruenwald P: Origin of endometriosis from the mesenchyme of the celomic walls. Am J Obstet Gynecol 44:470, 1942.
- Janney JC: Report of three cases of a rare ovarian anomaly. Am J Obstet Gynecol 4:173, 1922.
- Oliker AJ, Harris AE: Endometriosis of the bladder in a male patient. J Urol 106:858, 1971.
- Beckman EN, Pintado AO, Leonard GL, et al: Endometriosis of the prostate. Am J Surg Pathol 9:374, 1985.
- Baker ER, Hoger EO III, Williamson HO: Congenital atresia of the uterine cervix: A report of two cases. J Reprod Med 27:39, 1982.
- Stillman RJ, Miller LC: Diethylstilbesterol exposure in utero and endometriosis in infertile females. Fertil Steril 41:369, 1984.
- Berger MJ, Alper MM: Intractable primary infertility in women exposed to diethylstilbesterol in utero. J Reprod Med 31:231, 1986.
- Rosenfeld DL, Lecher BD: Endometriosis in a patient with Rokitansky-Kuster-Hauser syndrome. Am J Obstet Gynecol 139:105, 1981.
- El-Mahgoub S, Yaseen S: A positive proof for the theory of coelomic metaplasia. Am J Obstet Gynecol 137:137, 1980.
- Chatman DL, Zbella EA: Pelvic peritoneal defects and endometriosis: Further observations. Fertil Steril 46:711, 1986.
- Novak E: Gynecological and Obstetrical Pathology. Philadelphia, WB Saunders, 1947, pp 459-476.
- Tamaya T, Motoyama T, Ohona Y, et al: Steroid receptor levels and histology of endometriosis and adenomyosis. Fertil Steril 31:396, 1979.
- Janne O, Kauppila A, Kokko A, et al: Estrogen and progestin receptors in endometriosis lesions: Comparison with endometrial tissue. Am J Obstet Gynecol 141:562, 1981.
- Gould SF, Shannon JM, Cunha GR: Nuclear estrogen binding sites in human endometriosis. Fertil Steril 39:520, 1983.
- Portuondo JA, Echanojauregui AD, Herran C, et al: Early conception in patients with untreated mild endometriosis. Fertil Steril 39:22, 1983.
- Kable WT III, Yussman MA: Fertility after conservative treatment of endometriosis. J Reprod Med 30:857, 1985.
- Seibel MM, Berger MJ, Weinstein FG: The effectiveness of danazol on subsequent fertility in minimal endometriosis. Fertil Steril 38:534, 1982.
- Schenken RS, Malinak LR: Conservative surgery versus expectant management for the infertile patient with mild endometriosis. Fertil Steril 37:183, 1982.
- Bennet ET: Endometriosis in the older age group. Am J Obstet Gynecol 65:100, 1953.
- Counseller VS: Surgical procedures involved in the treatment of endometriosis. Surg Gynecol Obstet, 89:322, 1949.
- Scott RB: Endometriosis and pregnancy: With a report of two cases. Am J Obstet Gynecol 47:608, 1944.
- McArthur JW, Ulfelder H: The effect of pregnancy upon endometriosis. Obstet Gynecol Surv 20:709, 1965.
- Hanton EM, Malkasian GD, Dockerty MB, et al: Endometriosis: Symptomatic during pregnancy. Am J Obstet Gynecol 95:1165, 1966.
- Pittaway DE, Maxson W, Daniell J, et al: Luteal phase defects in infertility patients with endometriosis. Fertil Steril 39:712, 1983.
- Cheesman KL, Cheesman SD, Chatterton RT: Alterations in progesterone metabolism and luteal function in infertile women with endometriosis. Fertil Steril 40:590, 1983.
- Ronnberg L, Kauppila A, Rajanieme H: Luteinizing hormone receptor disorder in endometriosis. Fertil Steril 42:64, 1984.
- Ayers JWT, Birenbaum DL, Menon KMJ: Luteal phase dysfunction in endometriosis: Elevated progesterone levels in peripheral and ovarian veins during the follicular phase. Fertil Steril 47:925, 1987.
- Grimes DA, Lebolt SC, Grimes KR, et al: Systemic lupus erythematosus and reproductive fuction: A case-control study. Am J Obstet Gynecol 153:179, 1985.
- Gleicher N, El-Roeiy A, Confino E, et al: Is endometriosis an autoimmune disease? Obstet Gynecol 70:115, 1987.
- Blumenkrantz MJ, Gallagher N, Bashore RA, et al: Retrograde menstruation in women undergoing chronic peritoneal dialysis. Obstet Gynecol 57:667, 1981.
- Halme J, Hammond MG, Hulka JF, et al: Retrograde menstruation in healthy women and in patients with endometriosis. Obstet Gynecol 64:151, 1984.
- Bartosik D, Jacobs SL, Kelly LJ: Endometrial tissue in peritoneal fluid. Fertil Steril 46:796, 1986.
- Koninckx PR, Ide R, Vandenbroucke W, et al: New aspects of the pathophysiology of endometriosis and associated infertility. J Reprod Med 24:257, 1980.
- Sampson JA: The development of the implantation theory for the origin of peritoneal endometriosis. Am J Obstet Gynecol 40:549, 1940.
- Merrill JA: Endometrial induction of endometriosis across Millipore filters. Am J Obstet Gynecol 94:780, 1966.
- Chatterjee SK: Scar endometriosis: A clinicopathologic study of 17 cases. Obstet Gynecol 56:81, 1980.
- Steck WD, Helwig EG: Cutaneous endometriosis. JAMA 191:101, 1965.
- Kaunitz A, DiSant’ Agnese PA: Needle tract endometriosis: An unusual complication of amniocentesis. Obstet Gynecol 54:753, 1979.
- Ebert AD, Fuhr N, David M, Schneppel L, Papadopoulos T: Histological confirmation of endometriosis in a 9-year-old girl suffering from unexplained cyclic pelvic pain since her eighth year of life. Gynecol Obstet Invest 67:158, 2009.
- Signorile PG, Baldi, F., Bussani R et al: Embryologic origin of endometriosis: Analysis of 101 human female fetuses. J Cell Physiol 227:1653, 2012.
